Samen beslissen voor passende zorg in de praktijk: ruimte voor het perspectief van de patiënt
Een man komt naar het ziekenhuis om behandelopties voor kanker te bespreken. Zijn casus is al in het multidisciplinair overleg (MDO) besproken. Het advies is helder: de behandeling met de grootste kans op overleving, volgens richtlijnen. In de spreekkamer licht de arts het advies toe, inclusief baten en risico’s. De patiënt luistert en zegt dan: “Dokter, ik wil niet het risico lopen mijn zelfstandigheid te verliezen. Ik woon alleen, heb weinig mensen om me heen en reis graag. Ik kies liever een minder intensieve behandeling, ook als ik daardoor korter leef.” De arts schrikt omdat ze zich realiseert dat ze onvoldoende heeft verkend wat voor deze man belangrijk is. Haar voorstel draaide om levensverlenging, terwijl hij vooral zijn zelfstandigheid wil behouden. Deze patiënt durfde het MDO‑advies te weerleggen. De vraag is hoeveel patiënten dat doen.
Auteurs: L.A. van der Woude, G.A. Welker, S. Festen
Waarom samen beslissen onmisbaar is
Dit voorbeeld illustreert hoe besluitvorming in de medische praktijk vaak verloopt. Behandelvoorstellen zijn veelal gebaseerd op ziektekenmerken, waarbij er geregeld al een voorkeursoptie ligt nog voordat de patiënt is gesproken. Daardoor sluit het voorstel meestal aan op wat de ziekte het beste bestrijdt, maar niet automatisch op wat past bij de mens met die ziekte; diens context, doelen en voorkeuren. Dat is een gemiste kans. Samen beslissen - het expliciet uitvragen en meewegen van wat voor de patiënt belangrijk is bij zorgkeuzes – leidt namelijk tot betere therapietrouw, meer patiëntbetrokkenheid en passende zorg[1] [2] [3]. Het maakt het werk bovendien zinvoller voor zorgprofessionals[4]. En vooral: bij keuzes die diep ingrijpen in het dagelijks leven hoort de autonomie van de patiënt leidend zijn.
Bekende barrières verklaren het probleem niet volledig
In de praktijk gebeurt samen beslissen nog beperkt[5]. Veelgenoemde barrières zoals tijdgebrek, lage gezondheidsvaardigheden en gebrek aan communicatievaardigheden verklaren dit niet volledig[6]. Consultopnames laten namelijk zien dat samen beslissen niet meer tijd kost[7]. Maar binnen die consulttijd krijgt medisch-technische informatie nu de prioriteit ten koste van het bespreken van patiëntdoelen[8]. Lage gezondheidsvaardigheden bemoeilijken vooral het begrijpen van deze informatie, niet het gesprek over wat iemand belangrijk vindt – daar ligt juist de expertise van de patiënt. Implementatiestudies gericht op het trainen van gespreksvaardigheden laten bovendien weinig duurzame gedragsverandering zien[9]. Dit roept de vraag op welke dieperliggende mechanismen samen beslissen belemmeren.
De dieperliggende oorzaak: een ziektegerichte cultuur
Recent kwalitatief onderzoek wijst op een ziektegerichte beroepscultuur als belangrijke onderliggende verklaring voor het achterblijven van samen beslissen en passende zorg[10]. In medische (vervolg)opleidingen, MDO’s, richtlijnen en wetenschappelijk onderzoek staat de ziekte nog steeds centraal. Adviezen focussen primair op ziektecontrole, overleving en bijwerkingen. Er bestaan minder concrete handvatten om individuele patiëntdoelen te integreren, zeker als er medisch gezien geen gelijkwaardige opties zijn. De professionele reflex is: kiezen voor de behandeling die het beste de ziekte bestrijdt[11]. Patiënten kunnen echter iets anders als beste optie ervaren. Implementatie vraagt daarom niet alleen om vaardigheden, maar vooral om een perspectiefverschuiving: van ziektegericht naar persoonsgericht.
In het UMCG hebben we gezocht naar manieren om het perspectief in de zorg te verschuiven richting meer persoonsgerichtheid. Om zowel de zorgcultuur als individuele zorgverleners hierin te ondersteunen, ontwikkelden we meerdere interventies die op verschillende niveaus aangrijpen:
- Medical Education Empowered by Theater (MEET)
Een methode die via persoonlijke ervaringen werkt aan echte perspectiefverandering. - Discipline overstijgend onderwijs voor eerste- en tweedelijns aiossen
Aiossen leren samen over persoonsgerichte zorg door elkaars perspectief en dat van de patiënt te verkennen. - Outcome Prioritization Tool (OPT)
Een gesprekshulpmiddel dat zorgverleners ondersteunt bij het bewustmaken en bespreken van patiëntdoelen, als tegenwicht voor de huidige nadruk op medisch-inhoudelijke informatie. - Verankering van passende zorg in zorgsystemen
Zichtbaarheid van passende zorg als centraal thema op bestuurlijk niveau én in het EPD. Verlagen van praktische drempels om met passende zorg bezig te zijn.
Deze vormen bespreken we hieronder uitgebreider.
MEET: uitgangspunten en opzet
Feiten en kennis overtuigen zelden; eigen ervaring wel[12]. Veel artsen die zelf patiënt of mantelzorger waren, kijken daarna blijvend anders naar zorg. Vanuit die gedachte ontwikkelden we Medical Education Empowered by Theater (MEET): een ervaringsgerichte workshop die perspectiefverandering beoogt om samen beslissen te leren. MEET is gebaseerd op de kritische pedagogiek, waarin leren wederkerig is - docent en student leren van én met elkaar – een uitgangspunt dat naadloos past bij samen beslissen[13] [14]. Tijdens de workshop staat centraal dat samen beslissen vraagt om het openstaan voor het perspectief van de ander; het opbouwen van een betekenisvolle connectie en aandachtige (verbale en non-verbale) aanwezigheid.
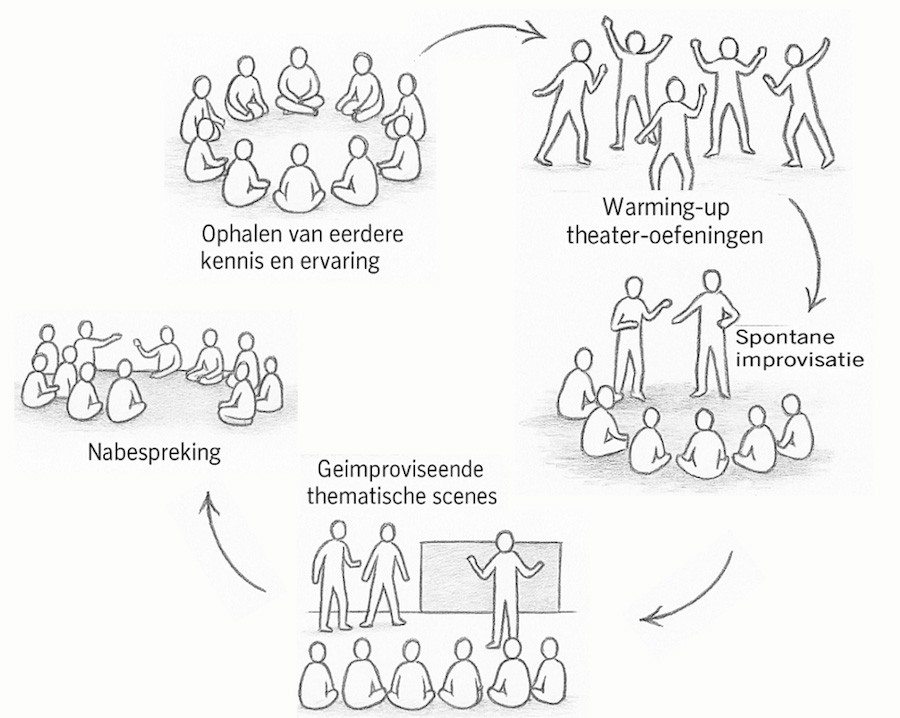 Thema’s worden verkend vanuit twee principes met bijpassende werkvormen:
Thema’s worden verkend vanuit twee principes met bijpassende werkvormen:
- Perspectiefverandering volgt vaak uit persoonlijke of transformerende ervaring.
De workshop start daarom met reflexieve gesprekken waarin zorgprofessionals teruggaan naar een persoonlijke ervaring waarin hun stem wel of juist niet werd meegenomen bij een belangrijke beslissing. Door persoonlijke voorbeelden – zoals iemand die zonder inspraak voor werk moet verhuizen terwijl partner en kind niet meekunnen - wordt voelbaar hoe essentieel zeggenschap is bij beslissingen met grote impact. - Leren is niet alleen cognitief, maar ook lichamelijk en emotioneel.
Met theater- en improvisatietechnieken ervaren deelnemers wat betrokkenheid bij keuzes met je doet, en wat dat vraagt in de afstemming met de ander. Omdat deelnemers geen rol spelen, maar zichzelf zijn, is de leerervaring authentiek.
MEET eindigt met een gezamenlijke reflectie waarin ervaringen en observaties direct worden vertaald naar klinische situaties. De workshop duurt drie uur: er is tijd nodig voor vertraging, diepgang en voor een geleidelijke opbouw richting de theateroefeningen.
In een pilot onder medisch specialisten en aiossen rapporteerden deelnemers meer bewustzijn van het expliciet maken en meewegen van het perspectief van de ander. De impact en achterliggende mechanismen worden momenteel kwalitatief geëvalueerd. MEET is doorontwikkeld voor interprofessionele groepen en wordt in de zomer en het najaar van 2026 als pilot getest op twee verpleegafdelingen, opnieuw met kwalitatieve evaluatie.
Discipline-overstijgend onderwijs (DOO)
Naast MEET is DOO ingericht waarin eerste- en tweedelijns aiossen vier keer per jaar gezamenlijk onderwijs krijgen in passende zorg – met samen beslissen als belangrijk thema. Het patiëntenperspectief krijgt hierin expliciet ruimte:
- patiëntvertegenwoordigers denken actief mee in de ontwikkeling van het onderwijs;
- interactieve interviews met patiënten maken concreet wat het betekent om wel of niet betrokken te zijn bij beslissingen en hoe keuzes doorwerken in werk, gezin en dagelijks functioneren.
Dit directe contact maakt de impact van besluitvorming tastbaar en vergroot de bewustwording om in consulten expliciet te vragen naar doelen en voorkeuren. Het laat zien dat passende zorg geen theoretisch concept is, maar het dagelijks leven van patiënten direct raakt.
De OPT: gestructureerd praten over doelen en voorkeuren
De Outcome Priorization Tool (OPT) is een hulpmiddel dat het gesprek over doelen en voorkeuren ondersteunt en dat inmiddels op meerdere afdelingen wordt gebruikt[15]. Patiënten prioriteren tussen vier universele behandeldoelen: levensverlenging, behoud van zelfstandigheid, vermindering van pijn of vermindering van andere klachten (vrij in te vullen). Door elk doel een waarde te geven en daarbinnen te prioriteren wordt zichtbaar dat keuzes altijd afwegingen zijn. Zo kan een behandeling gericht op langer leven, invloed hebben op de zelfredzaamheid. De OPT initieert het gesprek en verschuift de focus naar de impact op iemands leven. Het belangrijkste is de toelichting die de patiënt geeft op de prioritering – die vormt de basis voor de uiteindelijke keuze.
Randvoorwaarden: verankering in systemen, organisatie en onderwijs
De afgelopen tijd zijn in het UMCG meerdere ontwikkelingen in gang gezet die passende zorg versnellen:
- In EPIC is de gegevensset passende zorg geïntegreerd als toegankelijk tabblad voor alle zorgverleners. Hierin kunnen contextinformatie, doelen en voorkeuren van patiënten – inclusief samen beslissen en proactieve zorgplanning - gestructureerd worden vastgelegd.
- Passende zorg is benoemd als een van de vier ‘gamechangers’ voor de komende jaren. Er is een klinisch leider en een projectmanager aangesteld om koers en uitvoering te borgen.
Borging vraagt ook om het verlagen van praktische drempels. De werkgroep samen beslissen heeft daarom al het onderwijs gebundeld in een overzichtelijke menukaart met:
- onderwijssessies in het UMCG en de regio (o.a. MEET, Teaching on the Run)
- bestaande trainingen (zoals de FMS module samen beslissen)
- praktijkgerichte opties, zoals het opnemen en nabespreken van eigen consulten
Waar mogelijk regelen we accreditatie en sluiten we aan bij bestaande roostermomenten. Zo voelt samen beslissen niet als “iets erbij”, maar als onderdeel van het werk. Onderzoek, onderwijs en implementatie lopen bewust door elkaar en beïnvloeden elkaar. In co-creatie met de werkvloer vertalen we lopende inzichten naar het curriculum en bouwen we aan een longitudinale leerlijn rondom samen beslissen en passende zorg. Het cumulatieve effect van alle interventies samen op het besluitvormingsgedrag van aiossen zal - na implementatie van de longitudinale leerlijn - kwantitatief worden geanalyseerd m.b.v. gespreksopnames.
Wat we meegeven aan kwaliteit- en implementatieprofessionals
Veel projecten lopen nog, maar het proces leert ons dit: perspectiefverandering vraagt tijd en geduld. Co-creatie werkt; oplossingen landen beter als zorgprofessionals en patiënten meedenken en meebeslissen. Het is essentieel te beseffen dat we zorgverleners nodig hebben die een ambassadeursrol vervullen - om andere zorgverleners te inspireren en meer draagvlak te creëren. Kwaliteitsadviseurs zijn noodzakelijk om dit onderwerp onder de aandacht te (blijven) brengen; zo kunnen interne audits helpen om vanuit een ander perspectief het gesprek over samen beslissen op de afdeling aan te gaan. Een nieuwsgierige houding helpt wanneer implementaties stagneren: doorvragen naar onderliggende redenen bracht ons op het spoor van de zorgcultuur als kernbarrière voor samen beslissen – en dus van de noodzaak tot perspectiefverandering. En misschien wel het belangrijkste: houd het klein, Eén vraag in de spreekkamer kan al verschil maken – ‘Wat is belangrijk voor u?’.
Terug naar de casus
Als deze vraag aan het begin was gesteld aan de 55-jarige man, dan was ‘behoud van zelfstandigheid’ bovenaan gekomen. Het eerdere MDO‑advies – gericht op levensverlenging - zou dan niet het startpunt zijn geweest. In plaats van eerst een advies te bespreken en daarna terug te moeten naar de tekentafel, had het gesprek vanaf het begin kunnen gaan over opties die passen bij het doel van de patiënt. Zelfs als die medisch gezien minder optimaal lijken. Door tijdig helder te krijgen wat telt voor de patiënt, kunnen zorgkeuzes beter aansluiten bij het leven dat iemand wil leiden.
Laura van der Woude is promovendus en arts in opleiding Interne Geneeskunde – Hematologie in het UMCG, Gera Welker is Senior adviseur Beleid & Implementatie in het UMCG en Suzanne Festen is internist ouderengeneeskunde en universitair docent in het UMCG.
[1] Barry MJ, Edgman-Levitan S. Shared decision making—the pinnacle of patient-centered care. N Engl J Med. 2012;366(9):780-781. doi:10.1056/NEJMp1109283
[2] Shay LA, Lafata JE. Where is the evidence? A systematic review of shared decision making and patient outcomes. Med Decis Making. 2015;35(1):114-131. doi:10.1177/0272989X14551638.
[3] Festen S, et al. Shared decision-making in older patients with cancer: a systematic review and meta-analysis. J Geriatr Oncol. 2019;10(6):951-959. doi:10.1016/j.jgo.2019.06.004.
[4] Gustavsson K, van Diepen C, Fors A, et al. Healthcare professionals’ experiences of job satisfaction when providing person-centred care: a systematic review of qualitative studies. BMJ Open. 2023;13:e07117. doi:10.1136/bmjopen-2022-071178.
[5] Driever EM, Stiggelbout AM, Brand PLP. Do consultants do what they say they do? Observational study of the extent to which clinicians involve their patients in the decision-making process. BMJ Open. 2022;12, e056471. DOI: https://doi.org/10.1136/bmjopen-2021-056471
[6] Moore L, Britten N, Lydahl D, Naldemirci Ö, Elam M, Wolf A. Barriers and facilitators to the implementation of person-centred care in different healthcare contexts. Scand J Caring Sci. 2017 Dec;31(4):662-673. doi: 10.1111/scs.12376. Epub 2016 Nov 8. PMID: 27859459; PMCID: PMC5724704
[7] Veenendaal HV, Chernova G, Bouman CM, Etten-Jamaludin FSV, Dieren SV, Ubbink DT. Shared decision-making and the duration of medical consultations: A systematic review and meta-analysis. Patient Educ Couns. 2023 Feb;107:107561. doi: 10.1016/j.pec.2022.11.003. Epub 2022 Nov 9. PMID: 36434862.
[8] Stalter LN, Baggett ND, Hanlon BM, Buffington A, Kalbfell EL, Zelenski AB, Arnold RM, Clapp JT, Schwarze ML. Identifying Patterns in Preoperative Communication about High-Risk Surgical Intervention: A Secondary Analysis of a Randomized Clinical Trial. Med Decis Making. 2023 May;43(4):487-497. doi: 10.1177/0272989X231164142. Epub 2023 Apr 10. PMID: 37036062.
[9] Légaré F, et al. Interventions for improving the adoption of shared decision making by healthcare professionals. Cochrane Database Syst Rev. 2018;7:CD006732. doi:10.1002/14651858.CD006732.pub4.
[10] van der Woude LA, Welker GA, Brand PLP, Festen S. Barriers to Implementing Shared Decision-Making in Postgraduate Medical Education: The Role of Disease-Centered Beliefs. Perspect Med Educ. 2025 Jul 25;14(1):436-446. doi: 10.5334/pme.1465. PMID: 40718372; PMCID: PMC12292059. https://pmejournal.org/articles/10.5334/pme.1465
[11] Driever EM, Tolhuizen IM, Duvivier RJ, Stiggelbout AM, Brand PLP. Why do medical residents prefer paternalistic decision making? An interview study. BMC Medical Education. 2022;22(1):155. DOI: https://doi.org/10.1186/s12909-022-03203-2
[12] Paul LA. Transformative Experience. In: Zalta EN, Nodelman U, editors. The Stanford Encyclopedia of Philosophy [Internet]. Fall 2023 ed. Stanford (CA): Metaphysics Research Lab, Stanford University; 2023. Available from: https://plato.stanford.edu/entries/transformative-experience/
[13] de Carvalho Filho MA, Ledubino A, Frutuoso L, da Silva Wanderlei J, Jaarsma D, Helmich E, Strazzacappa M. Medical Education Empowered by Theater (MEET). Acad Med. 2020 Aug;95(8):1191-1200. doi: 10.1097/ACM.0000000000003271. PMID: 32134785.
[14] Freire, P. Pedagogy of the Oppressed. New York, NY. Bloomsbury Academic; 2018.
[15] Stegmann ME, Festen S, Brandenbarg D, Schuling J, van Leeuwen B, de Graeff P, Berendsen AJ. Using the Outcome Prioritization Tool (OPT) to assess the preferences of older patients in clinical decision-making: A review. Maturitas. 2019 Oct;128:49-52. doi: 10.1016/j.maturitas.2019.07.022. Epub 2019 Jul 30. PMID: 31561823.
